| VTE(venous thromboembolism) | DVT(deep vein thrombosis): 하지심부정맥혈전증 |
| PE(pulmonary embolism): 폐색전증 |
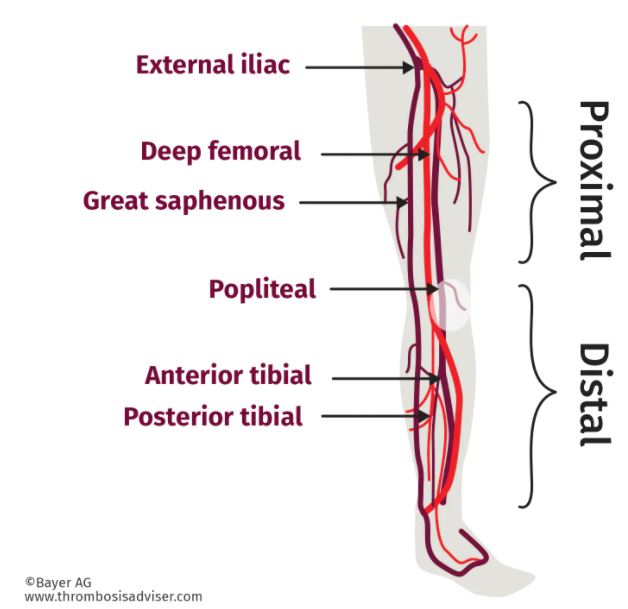
하지심부정맥혈전증 위치에 따른 분류
| Proximal DVT | Isolated distal DVT |
| 대퇴-슬와 정맥 혈전증, 장골-대퇴 정맥 혈전증 혈전이 몸에 가까운 곳에 생길수록 증상이 심한 경향이 있다. |
고립성 원위부라고 하며 종아리 또는 무릎 밑 부분의 혈전증을 의미한다. |
정맥 혈전의 형성
특징: 동맥 혈전과 달리 정맥 혈전의 대부분은 적혈구와 섬유소로 구성되며 상대적으로 혈소판은 드물다.
(1) 혈류의 정체
(2) 과혈액응고 : 응고계의 불균형 활성화의 위험요인으로는 연령, 암, 수술, 외상, 일차성 과응고 상태, 임신과 경구용 피임약의 사용 등이 있다.
(3) 혈관 벽 손상 : 필수적이지 않을 뿐만 아니라 혈전 생성에 충분한 조건을 제공하지는 않지만, 내피 세포의 생물학적 손상이 정맥 혈전 형성에 중요한 역할을 한다는 증거들이 축적되고 있다.
American Society of Hematology(ASH) 2020 guideline
Ⅰ. Initial management (5-21일)
(1) DVT and/or PE에서의 DOAC(direct oral anticoagulants) vs VKA(vitamin K antagonists)
신부전 환자(CrCl< 30 mL/min) 혹은 등도-중증 간부전 환자 혹은 antiphospholipid syndrome이 아니라면 DOAC의 사용을 추천한다.
(2) DOAC 성분 간 비교
DOAC 중 특정 약제의 우월성을 지지하지는 않으며 환자의 특성에 맞게 사용한다.
👉 고려 요인:
| 성분명 | 상품명 | 허가사항 (DVT&PE에 대한) |
용법 용량 |
| Apixaban | ELIQUIS TAB 2.5 MG | 심재성 정맥혈전증 및 폐색전증의 치료 & 재발 위험 감소 |
치료: 10 mg bid 7일 투여, 이후 5 mg bid 위험 감소: 2.5 mg bid, 이 약 또는 타 항응고제 이용 6개월 이상 치료 후 사용 |
| ELIQUIS TAB 5 MG | |||
| Edoxaban | LIXIANA TAB 30 MG | 최소 5일간의 비경구 항응고제 사용 후 이 약을 투여 치료 & 위험감소: ≤60 kg: 30 mg qd >60 kg: 60 mg qd (단, 15 ≤ CrCL ≤ 50mL/min or P-qp 저해제 병용 시, 30 mg qd) |
|
| LIXIANA TAB 60 MG | |||
| Rivaroxaban | XARELTO TAB 10 MG | 15 mg bid for 3 wks → 20 mg qd 최소 6개월 치료 완료 후, 연장 투여 시 10 mg qd |
|
| XARELTO TAB 15 MG | |||
| XARELTO TAB 20 MG | |||
| Dabigatran | PRADAXA CAP 110 MG | (식사와 관계없이) 최소 5일간 비경구 항응고제 사용 후 150 mg bid 출혈 위험 증가 시 110 mg bid 고려 |
|
| PRADAXA CAP 150 MG |
① 신배설: NOAC은 모두 신장 배설을 거치는데 그 비율은 dabigatran > edoxaban > rivaroxaban > apixaban 순이다. 낮은 신기능은 당연히 문제가 되지만 높은 신기능도 문제가 될 수 있다. CrCl>95 mL/min인 환자군에서 edoxaban 사용 시 효과가 감소될 수 있으므로 다른 NOAC으로의 변경을 추천한다.
② 약물상호작용: Warfarin에 비해서 음식이나 약물 상호작용이 적지만 항상 주의를 해야 한다. 대부분의 NOAC은 p-gp에 혈중 농도가 영향을 받게 된다.(Verapamil, Dronedarone, Amiodarone, Statin계 등) 간대사를 받는 apixaban이나 rivaroxaban CYP3A4의 대사를 받기 때문에 inhibitor나 inducer가 혈중 농도에 영향을 미칠 수 있다. Apixaban의 경우, multiple clearance pathway가 존재한다. in vitro에서 drug-drug interaction potential이 상당히 낮을 것으로 예상된다는 연구 결과가 있다.
European Heart Journal (2013)34, 2094–2106
Effect on new oral anticoagulant plasma levels(AUC)
from drug–drug interactions andrecommendations towards new oral anticoagulant dosing


(3) proximal DVT가 있는 대부분의 환자에서의 항응고 단독 요법 vs 혈전용해요법(thrombolytic therapy)
대부분의 환자에서는 항응고 단독 요법을 권장한다. 혈전용해요법의 경우, limb-threatening DVT (phlegmasia cerulea dolens)가 동반되거나 iliac and common femoral veins(higher risk for more severe postthrombotic syndrome)을 포함하는 증상이 있는 DVT 환자 중 출혈 위험도가 낮은 젊은 환자에서 고려할 수 있다. common femoral vein 아래의 정맥에서의 DVT 치료를 위한 혈전용해요법은 신중해야 한다.

(4) 폐색전증 및 혈류역학적으로 불안정한 환자의 경우, 혈전용해요법 후 항응고 요법 vs 항응고 단독 요법
근거 수준은 낮지만 강하게 권고되는 사항이다. 폐색전증 및 혈류학적으로 불안정한 환자에게서 혈전용해는 강하게 권고된다.
(5) 심장초음파 그리고/혹은 바이오마커로 우심실 장애가 예상되지만 혈류역학적으로 불안정하지 않는 폐색전증(submassive PE)의 경우, 항응고 단독 요법 vs 혈전용해요법 후 항응고 요법
출혈 위험이 낮거나 동반된 심폐질환으로 decompensation될 위험이 높은 submassive PE 경우 혈전용해요법을 고려할 수 있다. submassive PE의 경우 면밀한 혈류역학적 모니터링이 요구된다.
(6) PE 및 혈류역학적으로 불안정한 환자뿐만 아니라 proximal DVT(popliteal, femoral, iliac veins) 및 기존 심폐질환이 현저한 환자의 경우, 항응고 단독 요법 + IVC(inferior vena cava) filter vs 항응고 단독 요법
항응고제가 투약 가능한 환자에게서 적용된다. 항응고제 사용에 제한이 있는 환자의 경우, 항응고제 사용 가능한 시기에 즉시 IVC 필터 회수가 권장된다.

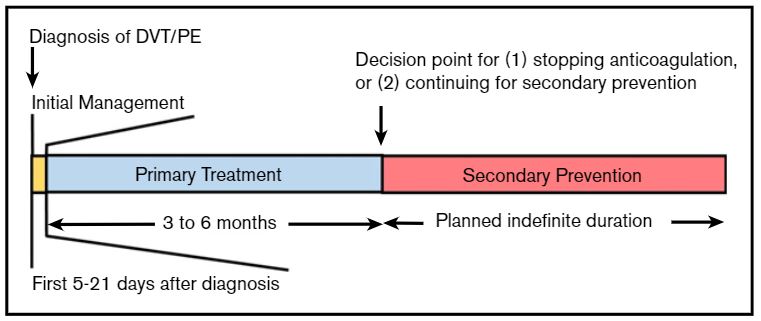
Ⅱ. Primary treatment (3-6개월)
1차 치료는 초기 VTE 치료를 위해 환자가 치료 용량 항응고제를 복용해야 하는 최소 기간을 의미한다. 여러 연구에서 VTE가 발생한 모든 환자에 대해 1차 치료가 최소 3개월에서 6개월 동안 지속되어야 한다는 것이 입증되었다. 항응고제를 중단하거나 VTE 재발을 예방하기 위한 장기간 항응고제 요법(2차 예방)으로 전환해야 한다. 세 부류의 환자 모집단을 기준으로 치료 기간의 권장 사항이 나뉜다.
(1) 일시적 위험 요인을 가지는 경우: those with VTE provoked by transient risk factors
(2) 영구적 위험 요인을 가지는 경우: those with VTE provoked by chronic (persistent) risk factors
(3) 특별한 원인이 없이 VTE 발생한 경우: those with VTE not associated with any provoking risk factors
| Transient risk factors (risk factors that resolve after they have provoked VTE) | Chronic (persistent) risk factors (risk factors that persist after the development of VTE) |
| Major transient risk factors (occur within 3 mo of VTE diagnosis); examples include: Surgery with general anesthesia for ≥30 min Confined to bed in hospital for ≥3 d with an acute illness (“bathroom privileges” only) Cesarean section Minor transient risk factors (occur within 2 mo of VTE diagnosis); examples include: Surgery with general anesthesia for <30 min Admission to hospital for <3 d with an acute illness Estrogen therapy (eg, oral contraceptives, hormone replacement therapy) Pregnancy and puerperium Confined to bed out of hospital for ≥3 d with an acute illness Leg injury associated with decreased mobility for ≥3 d |
Active cancer (eg, ongoing chemotherapy; recurrent or progressive disease) Inflammatory bowel disease Autoimmune disorders (eg, antiphospholipid syndrome, rheumatoid arthritis) Chronic infections Chronic immobility (eg, spinal cord injury) |
각 군에 따른 권장 치료 기간
(1) 일시적 위험 요인 군
일시적인 위험 요인을 가지는 환자에서 일차적 치료 완료 후 재발 VTE 위험은 낮다. 일시적인 위험 요인은 수술적 혹은 비수술적(급성 악화로 인한 입원, 에스트로겐 치료, 임신) 등의 해소 혹은 중단될 수 있는 여지를 가진다.
1차 치료 단계에서 항응고 치료 기간이 길어질수록 치료 중 VTE 재발 위험이 감소되지만 이는 출혈 합병증 위험 증가로 이점이 상쇄된다. 또한 여러 연구들을 통해 긴 항응고 치료 기간에도 불구하고 치료가 중단된 시점 후부터 치료의 이점이 사라짐이 관측되었다.
결론적으로 해당 군에서 더 긴 기간(6-12개월) 보다 더 짧은 기간(3-6개월)의 치료를 권고한다. 해당 근거들은 주로 VKA를 통한 데이터에 기초한다는 점에 유의해야 한다. DOAC을 사용한 새로운 연구는 더 긴 치료 과정과 관련된 유익성과 위해성의 결과가 다를 수 있다.
(2) 영구적/만성적 위험 요인 군
만성적인 위험 요인으로는 암, 특정 자가 면역 질환(ex. inflammatory bowel disease or antiphospholipid syndrome), 만성적 부동자세 등이 포함된다. 몇몇의 요인들은 시간이 지남에 따라 호전될 수 있지만, 이러한 환자 중 다수는 항응고제 치료가 중단될 경우, 재발성 VTE의 위험이 높다. 이전 권고에서 언급한 바와 같이, 치료 기간이 아무리 길다고 하더라도 모든 유익성은 항응고제 치료가 중단된 후 상실된다.
해당 환자 군에서 더 긴 기간(6-12개월) 보다 더 짧은 기간(3-6개월)의 치료를 권고한다. 이후 VTE의 2차 예방을 위해 항응고제 치료 중단 혹은 지속 유지를 결정한다.
(3) 특별한 원인 없이 VTE 발생한 군(with unprovoked DVT and/or PE)
일시적 혹은 만성적 위험 요인이 없이 VTE가 발생한 경우를 unprovoked VTE라고 한다. 해당 군에서는 항응고제 치료가 중단되면 재발성 VTE 위험이 높다. 이전 권고에서 언급한 바와 같이, 치료 기간이 아무리 길다고 하더라도 모든 유익성은 항응고제 치료가 중단된 후 상실된다. 해당 환자 군에서 더 긴 기간(6-12개월) 보다 더 짧은 기간(3-6개월)의 치료를 권고한다. 이후 VTE의 2차 예방을 위해 항응고제 치료 중단 혹은 지속 유지를 결정한다.
Ⅲ. Secondary prevention (중단 시기 미정)
2차 예방 단계에서는 초기 항응고 치료 과정을 완료한 후 시작되는 치료/예방 요법을 의미하며, 항응고제를 중단하지 않고 계속 지속한다.
(1) unprovoked DVT and/or PE 환자에서 일상적인(routine use) 진단 기준으로 D-dimer testing이나 초음파를 이용한 항응고 기간 설정을 권장되지 않는다.
(2) 2차 예방 치료 지속 여부
| 영구적 antithrombotic therapy* | 1차 치료 후 중단 | GRADE | |
| Treatment of first events | |||
| 만성적 위험 요인으로 인한 DVT and/or PE 환자 |
O | conditional recommendation moderate certainty ⨁⨁⨁○ |
|
| 일시적 위험 요인으로 인한 DVT and/or PE 환자 |
O | - | |
| unprovoked DVT or PE 환자 | O | conditional recommendation moderate certainty ⨁⨁⨁○ |
|
| Treatment of recurrent events | |||
| 과거력이 있는(unprovoked VTE or by a chronic risk factor) 일시적 위험 요인으로 인한 DVT and/or PE 환자 |
O | conditional recommendation moderate certainty ⨁⨁⨁○ |
|
| 과거력이 있는 (by a transient risk factor) 일시적 위험 요인으로 인한 DVT and/or PE 환자 |
O | conditional recommendation moderate certainty ⨁⨁⨁○ |
|
| 재발성 unprovoked DVT or PE 환자 | O | strong recommendation moderate certainty ⨁⨁⨁○ |
|
*예외: 출혈 합병증 위험이 높은 환자
(3) DVT and/or PE 환자에서 1차 치료 완료 후, 2차 예방 요법 시행 시 aspirin보다 anticoagulation을 권장한다. (conditional recommendation based on moderate certainty in the evidence of effects ⨁⨁⨁○)
VTE의 2차 예방을 위한 aspirin의 역할에 대해 몇몇 연구가 있다. rivaroxaban과 같은 DOAC과 비교 시, aspirin보다 출혈 위험이 증가되지 않으면서 더 효과적이라는 것이 밝혀졌다. 결론적으로 VTE 2차 예방을 위해 aspirin보다 항응고제 사용을 권장한다. 1차 치료 후 항응고제를 치료를 중단하려는 환자에게서 aspirin을 고려할 수 있겠지만 개별화가 필요하다.
(4) 2차 예방을 진행하기 위한 용량: standard-dose DOAC or lower-dose DOAC
DVT and/or PE로 진단받은 환자 중 6-12개월 동안 항응고제 치료를 받은 환자들은 그 후 12개월 동안 다른 실험에서 rivaroxaban 20 mg or 10 mg qd 혹은 apixaban 5 mg bid or 2.5 mg bid을 복용하였다. DOAC 용량이 낮은 환자군에서 사망 위험의 유의미한 차이는 없었다.(RR, 0.68; 95% CI, 0.10-4.57) 뿐만 아니라 DVT 재발 위험(RR, 0.75; 95% CI, 0.36-1.53)이나 주요 출혈 위험(RR, 0.97; 95% CI, 0.12-1.95)에도 거의 영향을 미치지 않았다.
이를 통해 2차 예방을 위해 저용량 DOAC 사용(rivaroxaban 10 mg qd, apixaban 2.5 mg bid)을 조건부 권고한다.
(5) VKA 치료 동안 breakthrough DVT and/or PE 발생 시, DOAC을 사용할 것을 제안한다.
Ⅳ. Additional management issues
(1) stable CVD로 aspirin 복용 중인 DVT and/or PE 환자에서 항응고제 치료를 시작할 때, 항응고 치료 기간 동안aspirin을 중단하는 것을 제안한다. (conditional recommendation based on very low certainty in the evidence of effects ⨁○○○).
심혈관 예방 측면에서 출혈 위험 증가와 잠재적인 편익을 고려하여 항응고제 치료가 개시되는 시점에서 아스피린 치료에 대한 검토가 필요하다. 이 권고 사항은 최근 급성 관상동맥질환 또는 관상동맥개입(coronary intervention)을 한 환자에게는 적용되지 않는다.
CVD 예방을 위해 아스피린을 복용하고 있던 치료가 필요한 PE 환자를 대상으로 항응고제+아스피린 vs 항응고제 단독으로 무작위화 되었다. 평균 추적 시간은 1-2.5년이었다. 항응고제와 아스피린을 병용한 PE 환자군에서 출혈 위험을 증가시켰음을 시사했다. (RR, 1.26; 95% CI, 0.92-1.72; ARR, 7 more per 1000 patients; 95% CI, 2 fewer to 21 more; very-low-certainty evidence).
안정적인 관상동맥질환 환자의 2차 예방을 위해 아스피린 복용하는 경우 VTE 치료를 위한 항응고제 복용 기간 동안 아스피린을 중단할 수 있다. 이는 심방세동에 대한 항응고제 치료를 받는 환자 중 동반 CVD가 있는 환자에게서도 유사한 권고사항이 제시되었다.
이 권고안과 관련된 VTE 치료를 위해 항응고제 치료가 시작될 때 어떤 환자군에서 어떤 항혈소판 치료를 지속해야 하는지에 대한 추가적인 연구가 필요하다.


참고: 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS
Antithrombotic therapy after acute coronary syndromes and percutaneous coronary intervention in patients requiring oral anticoagulation
권고사항: AF 기저력이 있는 환자에서 PCI 시행 시 최적의 항응고제 치료 기간이나 병합 요법에 대한 내용은 잘 알려져 있지 않다. 하지만 출혈 위험성이 있으므로 짧은 치료 기간을 권장한다.
뇌졸중 위험이 있는 AF 환자, 기계 밸브 환자, 최근 또는 재발한 DVT or PE 환자의 경우 stent 이후 경구 항응고제 치료가 지속적으로 필요하다고 전문가 합의를 하였다. 일반적으로 짧은 기간 동안의 triple therapy(경구 항응고제+aspirin+clopidogrel)이 권장되고 그 다음에는 dual therapy(경구 항응고제+단일 항혈소판제)가 권장된다. 경구 항응고제로써 NOAC을 사용할 경우, AF 환자의 뇌졸중 예방에 효과적인 최저 선량을 고려해야 한다.
Tip. AF 환자의 뇌졸중 예방을 위해 aspirin+clopidogrel+rivaroxaban 2.5 mg bid는 권장하지 않는다. 해당 triple therapy는 급성 관상동맥 증후군을 경험한 환자에서 죽상동맥혈전성 사건(심혈관계 이상으로 인한 사망, 심근경색)의 발생률 감소를 위해, dual therapy(aspirin+raivaroxaban 2.5 mg bid)은 허혈성 사건의 발생 위험성이 높은 관상동맥질환 또는 증상이 있는 말초동맥질환 성인 환자에서 투여한다.
Clopidogrel 이외의 prasugrel or ticagrelor의 경우 사용 증거가 부족하고 clopidogrel에 비해 출혈 위험성이 크기 때문에 해당 약제의 명확한 필요성(aspirin+clopidogrel 치료에도 불구한 stent thrombosis)이 없는 한 권장되지 않는다.
reference:
1) Ortel, Thomas L., et al. "American Society of Hematology 2020 guidelines for management of venous thromboembolism: treatment of deep vein thrombosis and pulmonary embolism." Blood advances 4.19 (2020): 4693-4738.
2) Kim, Young-Hwan, et al. "하지 심부 정맥 혈전증의 진단과 치료: 한국형 진료지침." Journal of the Korean Society of Radiology 75.4 (2016): 233-262.


댓글