복막염의 주된 증상은 급성 복통, 복부 압통 및 반발통 등의 임상 증상을 보이며 구역 및 구토, 복부팽만, 체온 상승, 혈압 저하 등이 동반될 수 있다. 특히나 복막투석환자에서 배액한 투석액이 혼탁한 경우 복막염을 의심해야 하며, 배액의 염증세포수(WBC > 100/mm3), 백혈구 감별 계산(neutrophil 50% 이상), 배양 검사를 시행하여 확진할 수 있다. 복막염의 배양 검사 결과가 나오기 전 경험적 초기 치료를 위한 항생제는 그람 양성균에 효과가 있는 1세대 cephalosporine이나 vancomycin, 그람 음성균에 효과가 있는 aminoglycoside나 3세대 cephalosporin을 그람 양성균 및 음성균을 모두 치료할 수 있어야 한다. 혹은 cefepime 단독 투여도 고려할 수 있다.
- We recommend that empirical antibiotic therapy be initiated as soon as possible, using either IP or systemic route, after appropriate microbiological specimens have been obtained (1B).
- We recommend that empirical antibiotic regimens be centre-specific and cover both gram-positive and gram-negative organisms (1C).
- We recommend that gram-positive organisms be covered by a first-generation cephalosporin or vancomycin and gram-negative organisms by a third-generation cephalosporin or an aminoglycoside (1B).
- We suggest that cefepime monotherapy may be an acceptable alternative for empirical antibiotic regimens (2B).
아직까지는 어떠한 단일 항생제 요법이 다른 것보다 우수하다고 증명되지 않았으며 각 센터별 내성이나 환자 기저력 등을 고려하여 항생제를 선택해야 한다.
1) 그람 양성균
- Vancomycin : methicillin-resistant organism의 출현이 높을 때(high prevalence) 고려할 수 있음, 이때 유병률의 역치값(threshold prevalence of methicillin resistance)은 여전히 논란이 되고 있음.
- 1세대 cephalosporin
- 배양 음성 복막염에 대한 경험적 항생제 사용(cefazolin vs vancomycin)의 치료율의 뚜렷한 차이는 발견되지 않았음
2) 그람 음성균
- 3세대 cephalosporin
- Aminoglycoside
- 2개의 관찰 연구와 1개의 RCT에서 aminoglycoside가 잔여 신장 기능의 상실을 가속화하지 않는다는 것을 보여주었으나 반복되는 혹은 장기간에 걸친 aminoglycoside의 투여는 이독성 발병률과 관련이 있었음
- ESBL-생성 내성 균주의 유병률이 증가함에 따라 ceftazidime의 치료 실패가 높아짐
- Cefepime 단독 요법은 cefazolin+ceftazidime 병용요법과 비교 시 효과적이며 non-inferior이 증명되었음
- Quinolone 단독 요법은 내성균의 출현과 효과 감소 때문에 권장되지 않음
3) 항생제 투여 시점: as soon as possible
- 항생제의 신속한 투여는 복막염 치료에 더 나은 결과와 관련이 있음
- 후향적 연구에 의하면 복막염 증상으로부터 IP or IV 항생제 치료가 24시간 지연되면 peritoneal catheter 제거 위험이 3배가 높아졌음
- IP 투여가 익숙하지 않은 응급 부서 혹은 병동에서 즉각적인 IP 투여가 가능하지 않을 때 항생제 지연 투여를 방지하기 위해 전신적 IV 투여를 고려해야 하며 이후 조속히 IP 투여로 전환해야 함
4) 복막투석 관련 복막염 치료 항생제

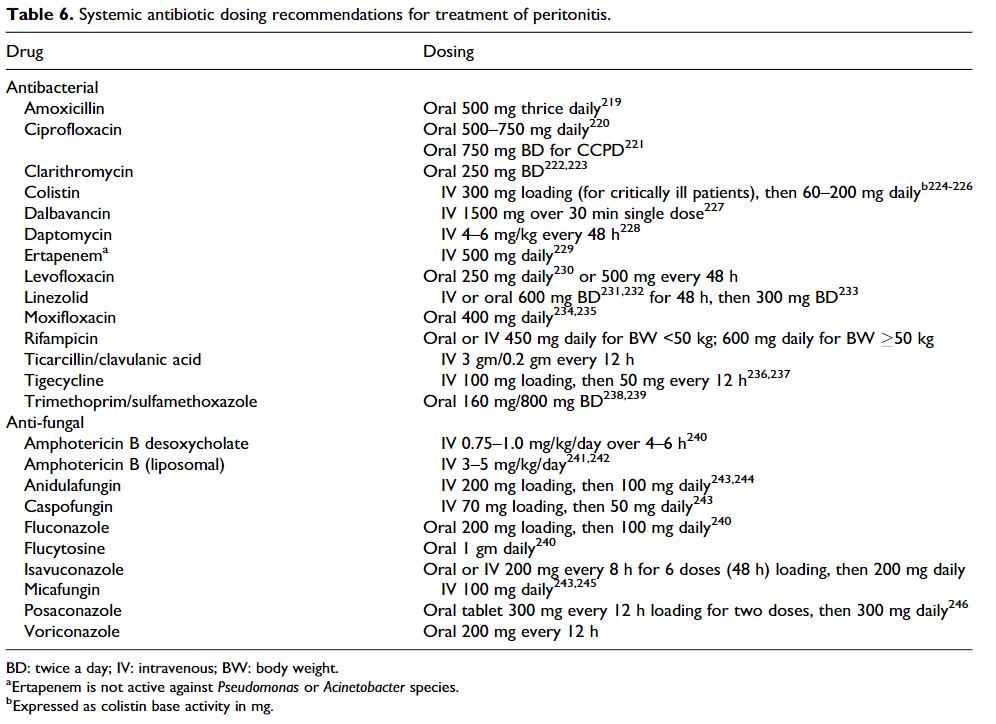
- 권장 용량은 공식적인 약동학적 연구보다는 발표된 임상 경험을 기반으로 추천되는 경우가 많음
- IP 항생제에 대한 대부분의 연구는 APD 환자보다는 CAPD 환자에서 수행되었음
- 요중 크레아티닌 청소율 > 5mL/min로 정의되는 잔류 신기능이 큰 환자의 치료 실패가 높음을 보여주었고 이는 남은 신기능으로 인해 항생제 농도가 낮아져 MIC 이상으로 유지되는 시간이 단축되어 이 같은 치료 실패로 이어짐을 시사함
- 복막 투석 환자가 100 mL/day 이상의 잔뇨량을 가질 때 cefepime, cefazoline, ceftazidime의 부하 및 유지 용량을 25% 증량해보는 방법을 고려할 수 있음
- Vancomycin의 경우 IP > IV 투여 시 치료 성공률이 더 우수하다는 것은 Cochrane systematic review에 의해 입증됨. 하지만 최적의 IP 투여 용량에 대해서는 알려져 있지 않으며 trough level(투여 전 채혈 농도)에 따라 regimen을 조절하는 것이 좋을지, 고정된 regimen으로 투여하는 것이 좋을지에 대한 여부는 알려져 있지 않음, 여러 관측 연구에서 vancomycin trough level과 치료 성공률 사이에 상관관계를 보이지 않았음, 하지만 한 연구에서 vancomycin의 IV 투여 후 trough level <12 mcg/mL일 때 복막염이 재발률보다 더 높았음.
- 복막 투석 환자에서 aminoglycoside 사용으로 인한 이독성 발현에 각별히 유의해야 함. 이를 예방하기 위해 N-acetylcysteine 600 mg bid를 고려해볼 수 있음. 결론적으로 이독성 방지를 위해 장기간 aminoglycoside 항생제를 피해야 함
- Ciprofloxacin, moxifloxacin을 포함한 플루오로퀴놀론계 항생제는 복막투석액과 적합성(compatible with PD solution)이 있으며 경구 투여로도 모두 복막 내 적절한 수준을 달성할 수 있기 때문에 PO conversion을 고려할 수 있음. 경구 약제로 복용 시 효과적인 흡수를 위해 알루미늄 함유 제산제나 경구 인산 결합제(calcium carbonate, lanthanum, sevelamer)의 동시 투여는 피함.
5) CAPD와 APD 차이
- 자동복막투석(APD)의 경우 지속성 외래 복막투석(CAPD)에 비해 투석액 저류시간이 짧기 때문에 복막염 진단도 절대 백혈구 수보다는 중성구의 비율을 이용해 복막염을 진단해야 함 > APD 환자에서 신속 교환을 시행하는 경우 충분한 복강 내 약물 농도 달성 시간이 부족할 수 있음
- CAPD 투여 방법을 APD 일 때 외삽하여 투여하는 것을 권장하지는 않음
- APD 환자의 복막 항생제 청소율이 더 클 수 있음. 짧은 반감기를 가지는 항생제의 경우 24시간 동안 불충분한 혈청 및 투석액 약물 농도가 예상됨
- 약물 흡수를 위해서 IP 투여 후 충분한 체류 시간이 보장되어야 함. APD 환자를 대상으로 한 약동학적 연구에서 vancomycin dwell time & bioavailability를 위해 4-6시간의 체류가 필요함
- APD 환자에서 항생제 투여 시 효과가 불충분할 것 같다고 해서 CAPD로의 전환을 고려하는 것을 권장하지는 않지만 지속적인 투여가 필요한 경우 이를 고려해볼 수 있음.
> 2012 복막투석 복막염 진료지침에 의하면 일시적으로 지속성 외래 복막투석으로 전환을 고려할 수 있으나 권유하지는 않는다(의견) 이라고 명시하고 있음
- 이 같은 이유는 일반적으로 CAPD를 위한 투석액을 환자가 준비하지 않았거나 어려워할 수 있기 때문이라고 명시함
- CAPD로의 전환이 어려운 경우 짧은 dwell 거치에 대한 이상적인 항생제 용량을 검토해보아야 함> 👩⚕️ 하지만 임상적인 support가 없으니 어려울 것으로 예상되며 TDM을 해보는 것도 하나의 방법일 수 있겠다.
6) 복막염 환자에서 IP 투여와 IV 투여의 차이
- CAPD 환자의 복막염 치료를 위해서는 IV에 비해 국소 약물 농도가 매우 높은 IP 투여가 더 적합한 경로라고 권장함
- 또한 IP 투여는 적절한 훈련 후 환자 자신이 가정에서 직접 행할 수 있으며 정맥 천자를 피할 수 있다는 장점이 있음
- IP 항생제 투여에는 투석액 교환 시 마다 투여하는 지속적 투여, 하루에 한번만 투여하는 간헐적 투여가 있음
- 간헐적 투여시에는 항생제 함유 투석 용액을 최소 6시간 저류시켜 약물이 충분히 전신으로 흡수될 수 있도록 함
- 대부분의 항생제는 박막염 환경 하에서 흡수가 유의하게 늘어나기 때문에(IP vancomycin의 경우 정상일 때는 생체이용률이 50%였다가 복막염 하에 90%로 증가함) 이후 신선한 투석액 교환 시 복강 내로 재유입이 가능함
- Li, Philip Kam-Tao, et al. "ISPD peritonitis guideline recommendations: 2022 update on prevention and treatment." Peritoneal Dialysis International 42.2 (2022): 110-153.
- 최지영. "복부투석 복막염 진료지침." 대한내과학회 추계학술발표논문집 2012.2 (2012): 221-228.
'🤹♂️ 카테고리별 약물 > 감염' 카테고리의 다른 글
| Vancomycin vs. Teicoplanin 약물 이상반응 비교 (0) | 2022.10.04 |
|---|---|
| 내성 결핵 치료 : Bedaquiline–Pretomanid–Linezolid Regimen (1) | 2022.09.11 |
| ICU/패혈증(sepsis) 환자에서 고용량 vitamin C 용법, 오히려 독이 된다?! (0) | 2022.06.19 |
| 투석 환자(hemodialysis)에서의 vancomycin 투여 시 고려 사항: rebound 현상 (0) | 2022.04.08 |
| Linezolid, lactic acidosis, 젖산 산증, 약물부작용 (0) | 2022.04.05 |


댓글