Posaconazole(포사코나졸)은 강력하고 광범위한 항진균 활성을 갖는 2세대 triazole 제제이다. 최근에는 구강 현탁액 외에도 약물 동태 특성이 개선된 지연 방출정 및 정맥 내 제제가 도입되고 있다. 국내에는 posaconazole 주사제는 공급되지 않는 것으로 보인다.

생체이용률과 약물-약물 상호작용에서 개인 간 및 개인 내 차이가 크기 때문에, 적절한 노출을 보장하고 포사코나졸에 대한 임상 반응을 개선하기 위해 치료 약물 모니터링(TDM)이 권장된다.
Posaconazole?
Aspergillus spp. and Candida spp.를 포함한 다양한 진균에 대해 강력하고 광범위한 항진균 체외 활성을 갖는 2세대 트리아졸 제제이다.
lanosterol 14α-demethylase (CYP51)을 억제하여 진균의 세포벽을 구성하는 ergosterol의 합성을 억제하여 fungistatic or fungicidal effects를 가진다.
적절한 노출은 약물 효과나 환자의 부작용 최소화 뿐만 아니라 내성균 발현 억제에도 영향을 줄 수 있기 때문에 이를 위한 TDM은 매우 중요하다.
* Postantifungal effect (PAFE)
항진균제에 노출된 후에도 지속되는 진균 성장 억제로 정의된다. 이는 유기체가 약물에 노출된 상태에서 회복되어 정상적인 성장을 재개하는 데 걸리는 시간을 반영한다. 이 효과는 미생물과 항진균제 사이의 약역학적 상호작용에 따라 달라진다. 일반적으로 fungistatic agent는 fungicidal agent에 비해 PAFE가 더 짧을 것으로 예상된다. fungistatic agent는 fungicidal agent와 달리 약물을 제거하면 바로 회복되는 곰팡이 세포벽에 영구적인 손상을 입히지 않기 때문이다.
비교 연구에 따르면 posaconazole는 amphotericin B의 긴 PAFE(각각 7.5 ± 0.7 h 및 5.3 ± 1.15 h)와 비교하여 A. fumigatus (0.75 ± 0.35 h) and C. albicans (≤0.5 h)에 대해 짧은 PAFE를 보였다. Posaconazole은 Aspergillus에 대한 살균 활성을 가지고 있지만 PAFE가 짧다.
CYP450 dependent lanosterol 14α-demethylase의 억제에 의해 진균세포에서 라노스테롤(lanosterol)의 고갈에 필요한 시간이 필요하기 때문에 triazole계열의 항진균제의 살균 활성은 느리다.
PAFE는 장기간 노출 대신 약물에 대한 세포의 짧은 노출(이 연구에서 2시간)에 기초하여 정의된다.
PCZ의 느린 살균 효과는 빠른 살균 활성과 AMB의 긴 PAFE와 대조적으로 짧은 PAFE를 설명한다.
Pharmacokinetics of (New) Posaconazole Drug Formulations
1) 현탁액 제제
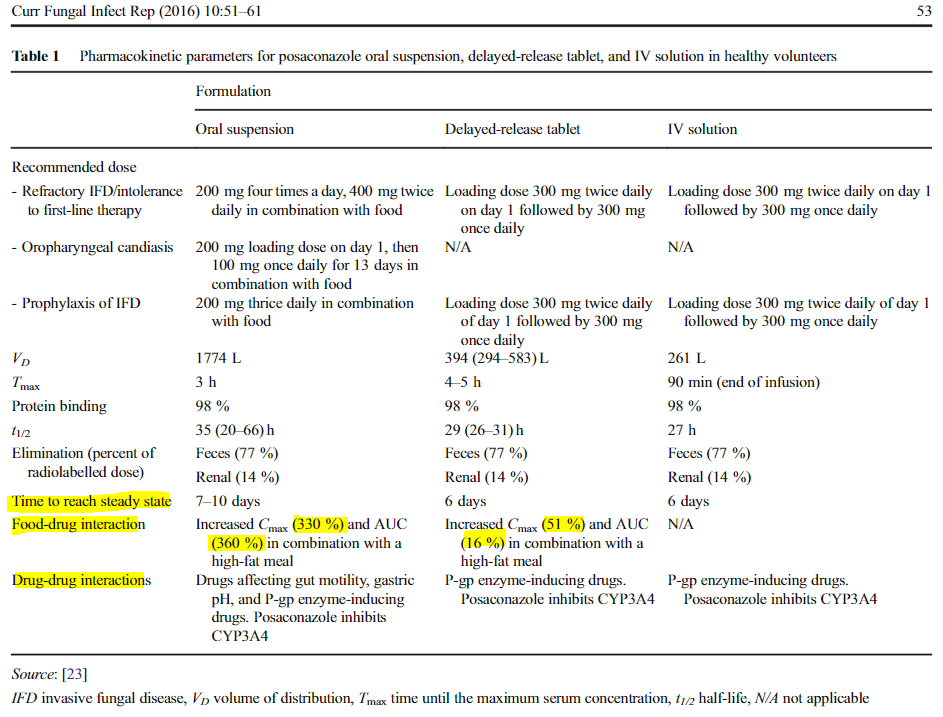
Bioavailability → the concomitant intake of food, gut motility, and gastric acidity
(고지방) 식사와 함께 투여될 때 현저하게 증가된다.
여러 연구에 따르면 음식 섭취가 없거나 제한된 환자 또는 비강관에 의해 투여된 후 치료 미만의 포사코나졸 농도가 나타났다. → 약만 복용하는 NPO 환자에게서 주의해야겠음!!
위산분비 or 위장운동과 관련된 약물의 병용 투여: PPI, H2RA, metoclopramide → 흡수 감소
2) 지연 방출 정제
지연 방출 코팅 정제는 위장의 낮은 pH에서 포사코나졸 방출을 제한하고 소장의 중성 pH에서 포사코나졸을 방출하는 pH 민감성 고분자 안정제 첨가제로 구성된다.
현탁액 제제에 비해 지연 방출 정제의 경우, 건강한 피험자의 생체 이용성이 향상되어, 금식 조건에서 최대 농도(Cmax)가 약 4배 증가하고 노출(농도-시간 곡선(AUC))이 약 3배 증가한다.
현탁액과는 대조적으로, 정제는 식품에 의해 중간 정도의 영향을 받는다.
포사코나졸 노출은 금식 상태에서 투여했을 때보다 고지방 식사와 함께 투여했을 때 1.5배 증가했다. 식이를 하는 조건에서, 현탁액에 비해 정제의 노출이 약 35% 더 높았다.
중요한 것은, 정제의 경우 위장의 산도(pH) 또는 위장 운동성에 영향을 미치는 약물에 의해 현저하게 영향을 받지 않는 것으로 보인다는 것입니다 .
정제의 다른 장점은 매일 한 번씩 투여 가능하고 이는 환자 간 변동성을 줄일 수 있다는 점입니다.
또한, 정제는 용량 범위(최대 400mg)에 대한 선형 약물 동태를 보여주었다. 예를 들어, 소화불량 환자, 어린이 또는 경장영양관 환자와 같이 알약을 복용할 수 없는 환자의 치료에서 알약은 통째로 삼켜야 하기 때문에(분할, 으스러짐 또는 씹히지 않음) 제한적인 역할이 남아 있을 수 있다. 이러한 환자의 경우 적절한 노출을 보장하기 위해 TDM을 적용해야 합니다.
→ 선형 약물 동태를 보이긴 하지만 지연 방출 정제의 특성 상 분할, 분쇄 불가능 하기 때문에 용량 조절이 쉽지 않음!!
** Vd(분포용적)의 경우 현탁액제제 vs 정제, 주사제가 크게 차이가 나지만 그 외의 PK/PD parameter는 크게 차이가 나지 않음을 알 수 있음
3) 정맥 주사제제
정맥 내 제제는 또한 매일 한 번씩 투여하는 장점(qd)이 있으며 경구 투약을 할 수 없는 환자에게 적합하다.
→하지만 국내에는 허가 취하되었음
정맥 제제의 단점은 중심 정맥 카테터를 통해 투여할 필요성과 가용화 첨가제 sulfobutylether-β-cyclodextrin의 존재이며, 이는 (추가적인) 신장 독성을 초래할 가능성이 있고 중등도-중증 신장 손상 환자에게 축적될 수 있다.
이는 브이펜드 주(voriconazole)의 허가사항 중 일부를 발췌한 것으로 posaconazole과 비슷한 첨가제가 함유되어 있으며 이 또한 중등도 신부전 환자에서 축적될 수 있음을 경고하고 있다.

target PK parameter: AUC/MIC or trough level
1) AUC/MIC
치료 target
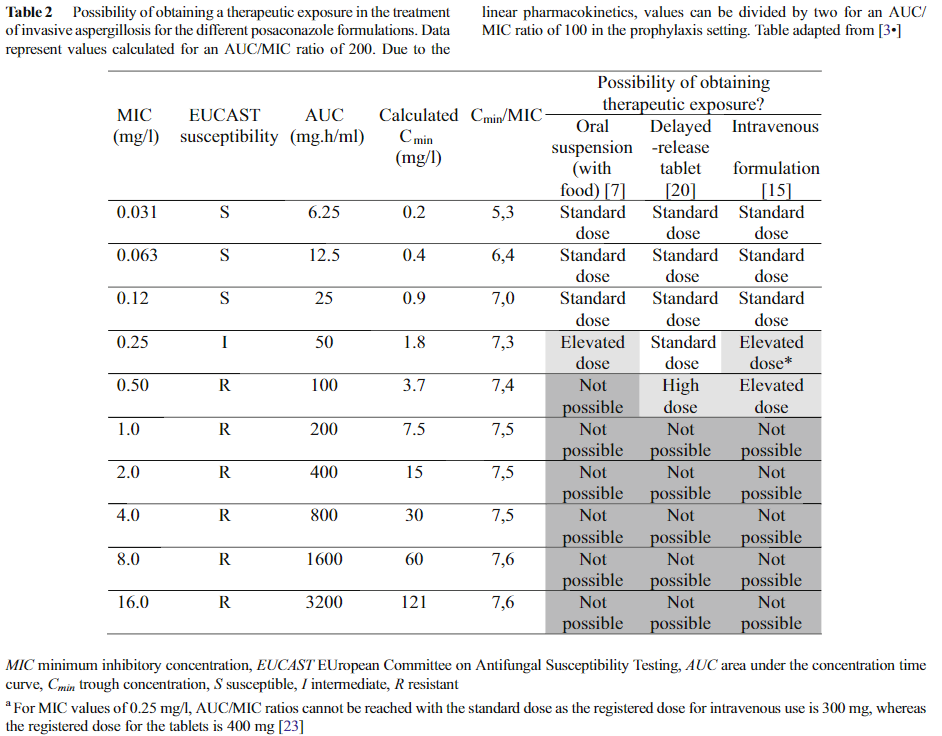
AUC/MIC ratios of 167 to 187 were found to be predictive of successful treatment of Aspergillus spp.
Similarly, also for Rhizopus oryzea mucormycosis, an AUC/MIC of >100 has been shown to be sufficient.
In practice, an AUC/MIC ratio of 200 is advised for infections with Aspergillus spp., corresponding to a Cmin/MIC ratio of 5-8 (Table 2).
예방 target
For prophylaxis, a total posaconazole AUC/MIC ratio of at least 94 was recently found to be predictive of success.
Data represent values calculated for an AUC/MIC ratio of 200.
2) trough level
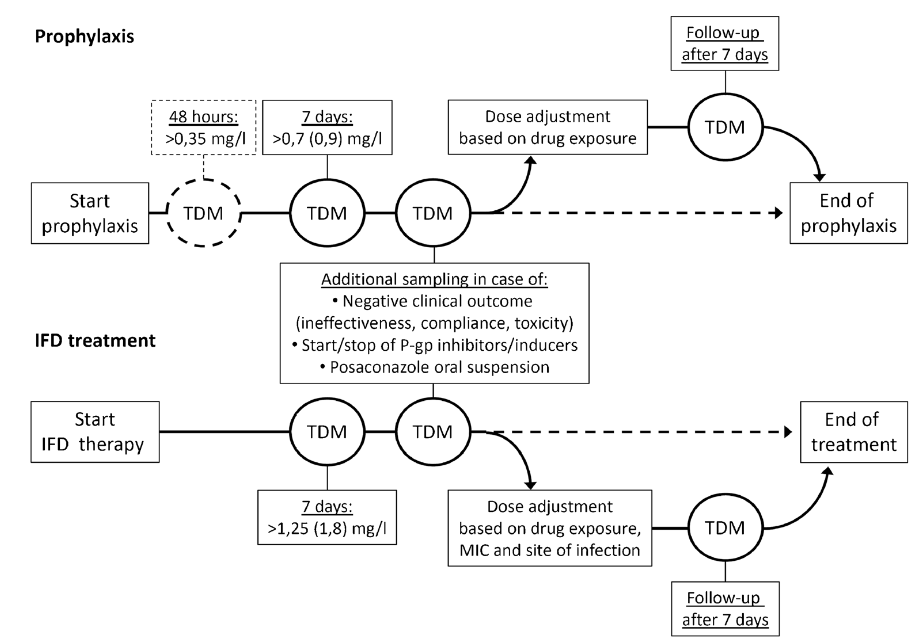
Although much debated, clinical studies suggest trough levels of >0.7 mg/L for prophylaxis and trough levels of >1.0–1.25 mg/L for treatment of IFD (Fig. 1)
** salvage Tx((posaconazole에 대한 감수성이 떨어지는 경우 or 약물이 침투하기 어려운 곳에 감염이 있는 경우))의 경우 tareget trough level
If the trough level is above 0.7 (0.9) mg/l (AUC/MIC > 100) for prophylaxis or above 1.25 (1.8) mg/l (AUC/MIC > 200) for salvage treatment, the dose should be maintained. In case of a trough level below these target concentrations, effort should be done to increase the concentration to target levels.
3) 권장 TDM 시작 시점: 치료 시작 7일 후
TDM is recommended after 7 days of treatment for posaconazole in case of the salvage treatment of invasive fungal infections, interacting drugs (P-gp inhibitors), of use of the posaconazole oral suspension and in case of specific clinical circumstances.
혹은 posaconazole 농도에 영향을 미칠 만한 임상 상황을 가지는 경우 TDM이 권장됨
혹은 salvage Tx 하는 경우 TDM이 권장됨(posaconazole에 대한 감수성이 떨어지는 경우 or 약물이 침투하기 어려운 곳에 감염이 있는 경우)
;; In case of salvage treatment, TDM is also required when a pathogen with reduced susceptibility (>0.12 mg/L) to posaconazole is isolated or when the pathogen is localized at a difficult to reach site.
약어; IFD invasive fungal disease, MIC minimum fungicidal inhibitory concentration, and P-gp P-glycoprotein.
4) 농도와 관련된 이슈
1. 생체이용률
체중이 90kg 이상인 환자 또는 BMI가 30kg/㎡ 이상인 환자에서 posaconazole의 troguh level이 더 낮게 관찰되었다.
설사 중인 환자들에서 정제는 더 낮은 troguh level를 보였다.
2. 분포
폐, 신장, 심장, 간 조직에 축적되지만 뇌에는 축적되지 않는다.
뇌와 혈장 농도는 거의 같았고, 뇌 감염에 더 높은 혈장 농도가 필요할 수 있음을 시사한다.
뇌척수액의 수준은 가변적인 것으로 밝혀졌으며, 염증이 있으면 포사코나졸의 뇌로의 확산이 증가함을 시사한다.
3. 농도와 부작용
유럽 의약품청의 평균 포사코나졸 혈장 농도에 대해 3.75 mg/l의 상한이 제안되었지만, 현재 포사코나졸에 대한 농도 의존적인 부작용이나 독성은 설명되지 않았다.
새로운 투약 형태의 도입(정제 및 주사제)으로 이러한 높은 수준에 도달할 수 있으며, 이는 TDM이 관련될 수 있는 독성을 초래할 수 있다.
최근에, 알약으로 치료된 환자의 3%가 3.75mg/l 이상의 trough level을 가지고 있는 것으로 나타났다.
이러한 가정에 따라 정맥 내 제제의 투여량을 200 mg에서 300 mg으로 증가시키면 부작용(설사, 점막 염증, 두통 및 발진)이 증가했다.
3. MIC
TDM은 MIC 측정을 통해 더욱 정교해질 수 있습니다. 경험적 치료와 IFD 예방을 위해 모든 감수성이 있는 균주를 커버하기 위해 목표 trough level을 1.8mg/l로 제안한다. 예방을 위해 AUC/MIC 비율에 근거하여 0.9 mg/l의 목표 trough level을 제안할 수 있지만, 최근 포사코나졸 정제로 치료된 혈액학 환자에게 >0.5mg/l의 trough level이 효과적인 것으로 밝혀졌다.
정제나 주사제 치료 중 환자의 약 20%에서 1.8mg/l의 trough level에 도달하지 못할 것으로 예상되므로 특히 IFD의 치료에 TDM을 적용해야 한다.
예방에 이러한 제제를 사용하기 위해서, TDM은 거의 모든 환자에서 목표 수준에 도달할 것으로 예상되기 때문에 예외적인 경우에만 수행되어야 한다.
>>TDM 관련 연구
Moore JN, Healy JR, Kraft WK. Pharmacologic and clinical evaluation of posaconazole. Expert Rev. Clin. Pharmacol. 2015;8:321–34. doi: 10.1586/17512433.2015.1034689.
결론
현재까지 포사코나졸 혈장 농도와 유효성 사이의 연관성에 대한 회고적 또는 전향적 관측 데이터만 이용할 수 있다.
TDM이 있는 포사코나졸과 없는 포사코나졸을 비교하는 잠재적 무작위 제어 시험의 데이터는 현재 부족하다.
그러나 샘플 크기와 연구 비용이 크기 때문에 예방을 위해 posaconazole 조건에서 무작위 TDM 시험이 수행될 가능성은 낮다. 또한, 치료 조건에서 환자의 상태와 감염이 매우 이질적이어서 비교 가능한 두 팔(arm)을 가진 설계는 어렵다.
우리는 실제로 TDM을 수행하기 위해 레벨 A 등급 증거가 필요한가? TDM을 약물 노출을 평가하고 레벨 B/C 등급 증거를 수용하는 간단한 도구로 간주한다면, 우리는 약물 부작용을 경험하거나 치료에 임상적 반응을 보이지 않는 환자의 표적 집단에서 포사코나졸의 TDM을 사용할 수 있다.
PET-CT를 이용한 영상촬영이나 바이오마커 모니터링(갈락토만난)과 같은 다른 진단 절차에 비해 약물 수준을 측정하는 것은 상대적으로 저렴하다. 항진균제 치료는 매우 비싸기 때문에 혈액 농도를 측정하여 복합 치료로 확대되는 것을 방지할 수 있으며, TDM은 쉽게 비용 효율적일 수 있다.
reference:
1) Leung, Simon, Mara N. Poulakos, and Jade Machin. "Posaconazole: an update of its clinical use." Pharmacy 3.4 (2015): 210-268.
Dekkers, Bart GJ, et al. "Therapeutic drug monitoring of posaconazole: an update." Current fungal infection reports 10.2 (2016): 51-61.
'👩⚕️Px 영역 > TDM' 카테고리의 다른 글
| Vancomycin AUC 계산법: Bayesian software vs first order equation (5) | 2022.10.27 |
|---|---|
| Tacrolimus TDM 시 고려사항 및 target Ctrough, target concentration (0) | 2022.06.08 |
| Vancomycin TDM: pks 프로그램, Abbott 프로그램을 이용한 AUC 계산, linear/logarithmic trapezoidal AUC calculation (9) | 2021.10.29 |
| 디곡신(Digoxin) TDM therapeutic range, 심부전, 심방세동 (0) | 2021.03.23 |
| CRRT 중인 환자에서의 Vancomycin, CRRT 반코마이신 용량 (0) | 2021.03.13 |


댓글