1. 급성 관상 동맥 증후군 환자

Prasugrel or clopidogrel + aspirin 병합 요법을 권고함 ⇨ ticagrelor 권고는 두 약제에 비해 낮음
출혈 위험성을 종합적으로 고려하여 병합 요법 지속 기간을 결정함
병합 요법 이후 단독 요법으로 전환 시 출혈/혈전 위험성을 종합하여 P2Y12 inhibitor 단독 요법을 고려할 수 있음
1) STEMI(ST-Elevation Myocardial Infarction)
① 약제별 특징
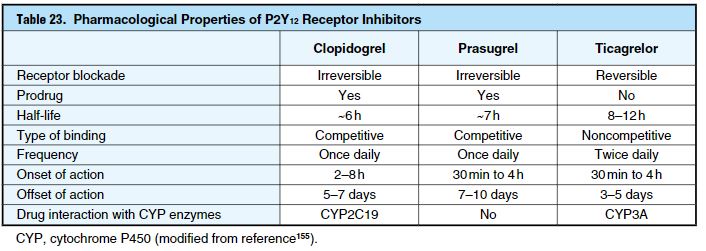
- STARS(Stent Anti-thrombotic Regimen Study) 실험에서 aspirin + P2Y12 inhibitor를 사용한 DAPT는 관상동맥 스텐트 후의 표준 치료가 되었음
- 동아시아인은 서양인에 비해 출혈 위험이 높고 혈전 위험은 낮기 때문에 서양의 지침을 직접적으로 적용하기에 고려해야할 사항이 많음
- CYP2C19의 유전적 다형성(CYP2C19 genetic polymorphism)에 영향을 덜 받는 prasugrel & ticagrel은 clopidogrel에 비해 혈전 위험을 유의하게 낮추었지만 반대로 출혈 위험은 높아졌음
- Prasugrel: 국내 허가사항에서에도 나와있듯이 치명적인 출혈 위험으로 PCI 예정 혹은 PCI 실시한 ACS 환자로 제한되어 있음. 하지만 일본에서는 승인된 용량의 약 1/3으로 승인되었음. 이는 건강한 성인을 대상으로 한 약동학 연구에서 한국, 일본, 중국인 등의 동아시아 환자를 대상으로 혈중 활성 대사물의 농도가 유럽, 미국인보다 약 40% 이상 높아 혈소판 응집 억제가 현저히 높을 것으로 예상되었음.
- Ticagrelor: 유럽이나 미국에서 승인된 것과 동일한 용량으로 일본에서 승인됨. 일본인을 포함한 동아시아인 ACS 환자를 대상으로 한 PHILO (Phase the international study of ticagrelor and clinical outcomes in Asian ACS patients; ticagrelor vs clopidogrel) 연구에서 유의한 차이는 없었지만 혈전 발생률과 출혈 발생률이 ticagrelor 군에서 더 높았음. 뿐만 아니라 70,000여 명의 ACS 환자가 포함된 국내 코호트 연구에서 clopidogrel군에 비해 ticagrelor 군에서 사망률은 낮았지만 출혈 발생률은 더 높았음
- Prasugrel vs Ticagrelor: ISAR-REACT5 (Intracoronary Stenting And Antithrombotic Regimen: Rapid Early Action for Coronary Treatment 5) 연구에서 ACS 환자에서 ticagrelor vs prasugrel을 비교하였을 때 prasugrel 군에서 혈전 발생률이 더 낮았고 출혈 발생률은 비슷했음.
| 성분명 | Clopidogrel | Prasugrel | Ticagrelor |
| 상품명 | 플라빅스 정 | 에피언트 정 | 브릴린타 정 |
| 국내 허가사항 | - 허혈성 뇌졸중 - 심근경색 - 말초동맥성질환- 급성관상동맥증후군 - 와파린 투여가 적합하지 않은 출혈 위험이 낮은 심방세동 환자 |
PCI를 실시하였거나 실시할 급성관상동맥증후군 환자 - 불안정형 협심증 - non-STEMI - STEMI |
- 급성관상동맥증후군 환자 - 심근경색 병력(최소 1년 이상 이전에 발생; 60 mg 제제) - 뇌졸중 혹은 일과성 허혈 발작이 있는 환자 |
| 국내 급여 기준* | Clopidogrel과 Aspirin의 병용 A.fib 환자 중 고위험군⁰에서 와파린을 사용할 수 없는 경우 - 뇌졸중, 일과성허혈발작, 혈전색전증 과거력 - 75세 이상 - 심부전, 고혈압, 당뇨, 혈관성질환, 65-74세, 여성 중 2가지 이상의 인자 |
Aspirin과 Prasugrel의 병용 시 1년 이내 PCI를 실시하였거나 실시할 급성관상동맥증후군⁰ 환자 - 불안정형 협심증 - non-STEMI - STEMI |
Ticagrelor와 Aspirin의 병용 Ticagrelor 90 mg - 급성관상동맥증후군 Ticagrelor 60 mg - 심근경색 이후 aspirin+P2Y12 inhibitor 병용 투여를 유지하며 출혈 합병증 없었던 환자 + 만 50세 이상 + 심근경색 발병 12개월-24개월 사이 + 혈전성 심혈관 사건 발생 고위험군 인자⁰ 중 1가지 이상 해당 ① 만 65세 이상 ② 약물치료가 필요한 당뇨병 ③ 혈관조영술상으로 확인된 다혈관 관상동맥질환 ④ 2회 이상의 심근경색 병력 ⑤ CKD stage 3, 4에 해당하는 만성신부전 |
* 병용요법(2제 요법)의 급여인정 기간은 1년 이내로 하며, 1년 이상 투여가 필요한 경우 투여소견서를 참조하여 사례별로 인정. 병용요법 급여인정 기간 이후에는 항혈전제 단독요법으로 전환하여야 함. Ticagrelor 60 mg + aspirin 병용 요법의 경우 투여 기간 3년 이내임.
② 치료 기간
- STEMI 환자의 경우 혈전증 발생 위험이 높으므로 미국이나 유럽의 지침에서는 DAPT 지속 기간은 1년임. 하지만 최근 DAPT 지속 시간을 단축하는 연구가 발표되고 있음
- DAPT-STEMI trial : DES(drug-eluting stent)를 삽입한 STEMI 환자에서 12개월 vs 6개월 DAPT 기간을 비교한 결과 두 군에서의 비열등성을 확인할 수 있었음
- SMART-DATE (Safety of 6-month duration of dual antiplatelet therapy after acute coronary syndromes) trial : DES를 삽입한 ACS 환자에서 12개월 vs 6개월 DAPT 기간 군에서 주요 심혈관 질환 발병률(major cardiovascular event)은 유의한 차이가 없었음. 하지만 2차 결과로 심근 경색 발병률은 6개월 DAPT 기간 군이 유의하게 높았음.
- TWILIGHT (Ticagrelor With Aspirin or Alone in High-Risk Patients After Coronary Intervention) trial : ACS 환자를 대상으로 한 연구의 하위 그룹(3개월 DAPT 치료 후 ticagrelor 단독 요법 vs 3개월 이상 DAPT 치료) 비교에서 ticagrelor 단독 요법으로 변경한 군에서 BARC type 2,3,5의 비율이 허혈성 사건 발생을 증가시키지 않으면서 감소시켰음
- 본 가이드라인에서는 혈전 위험이 높은 ACS 환자의 경우 2-12개월간의 DAPT 치료 기간을 권고
- 6개월 이내 DAPT에서 단일 요법으로 전환 시 aspirin이 아닌 P2Y12 inhibitor 단일 요법을 권장함

2) non-STEMI
- NSTEMI 환자의 치료 목표는 단기 및 장기 예후 개선임. 따라서 치료 전략 선택 시 부작용 위험을 고려하는 것이 중요함
- 고위험 기준 시 초기 침슥 전략(24시간 이내), 중간 위험 기준 시 후기 침습 전략(72시간 이내)
- PCI, CABG 또는 다른 치료를 고려할 수 있음
👍 어떤 약제로 단일 요법(monotherpay)을 진행할 것인가?
1) Aspirin Monotherapy

- DAPT 기간 단축을 평가하는 대부분의 이전 연구에서는 DAPT 기간 완료 후 저선량 아스피린을 복용하는 프로토콜을 채택하였음
- ACS 환자에게만 수행된 연구는 거의 없었으며 DAPT 지속 기간에 대한 연구였기 때문에 상당히 낮은 위험성을 가진 환자를 대상으로 시행되었음
- 따라서 이 결과만을 가지고 광범위한 환자들(고위험 환자)에게 적용되기 어려울 수 있음
2) Monotherapy With P2Y12 Receptor Inhibitor

- DAPT 치료 기간 완료 후 aspirin 대신 P2Y12 inhibitor를 단일 요법으로 선택하는 치료 전략은 아스피린과 관련된 위장관 출혈 및 두개내 출혈의 위험을 줄이고 혈전증 사건 비율을 감소 측면에서 평가되었음
- SMART-CHOICE (Smart Angioplasty Research Team: Comparison Between P2Y12 Antagonist Monotherapy vs Dual Antiplatelet Therapy in Patients Undergoing Implantation of Coronary Drug-Eluting Stents) trial : 대상 환자의 58%가 ACS 환자이며 3개월 DAPT 치료 후 P2Y12 inhibitor 단독 vs 12개월 DAPT 치료 비교 시 심혈관계 사건 발병율에서 비열등성을 입증하였음
- GLOBAL LEADERS (Long-term ticagrelor monotherapy vs. standard dual antiplatelet therapy followed by aspirin monotherapy in patients undergoing biolimus-eluting stent implantation) trial : 사후 하위그룹(대상 환자의 47%인 ACS군) 분석에서 ticagrelor + aspirin(1개월) ⇨ ticagrelor 단독 vs. ticagrelor + aspirin(12개월) 비교했을 때 1년 후 주요 출혈의 유의미한 감소되었음
- TWILIGHT trial : 혈전증 또는 출혈 위험이 높은 PCI 환자를 대상(65%의 ACS 환자 포함)으로 ticagrelor(90 mg bid) + aspirin(90 mg qd) 3개월 ⇨ ticagrelor 단독 vs. ticagrelor + aspirin 병합 요법을 비교했을 때 단독 요법에서 BARC type 2,3,5의 출혈 발생률이 현저히 낮았고 허혈성 사건 발생률도 비슷한 것으로 나타남.
- 결론 : 혈전증 위험이 높고 출혈 위험이 높은 환자군에서 저선량의 aspirin 단독 요법보다는 더 강력한 항혈소판제 효과를 가진 P2Y12 inhibitor 단독 요법을 권장될 수 있음
3) De-escalation
- 출혈 위험을 줄이기 위한 방법으로 전환(switch) 전략이 연구됨
- ACS 초기 단계에서 prasugrel or ticagrelor + low dose aspirin ⇨ aspirin + clopidogrel
- The small-scale TOPIC (Timing of Platelet Inhibition after ACS) trial : ACS 발병 1개월 후 clopidogrel로 전환하는 전략을 통해 1년 후 허혈성 사건 증가 없이 출혈 사건이 감소했음을 보여줌
4) Other approach
- 개별 환자에 대해 DAPT 효과의 증강 혹은 약화가 유전적 다형성 또는 혈소판 기능 측정으로 밝혀진 경우임
2. PCI 예정인 안정형 관상동맥질환 환자(CAD)

12개월의 DAPT 기간 동안 출혈 부작용 경험이 없고 혈전 위험이 높은 환자의 경우 30개월 동안 DAPT을 유지할 수 있음
DCB 시행 시 DAPT 기간이 단축될 수 있음
1) DES 세대에 따른 DAPT 기간
1세대보다 2세대 스텐트가 스텐트 혈전증 위험이 낮으며 이는 DAPT 지속 시간 단축 전략이 제안되었음
2) 출혈 위험성에 따른 DAPT 기간
3) 스텐트 없는 환자의 DAPT 기간
- PCI with drug-coated balloon (DCB) alone without stent deployment 시 DAPT 지속 기간 단축, 직경 3.0mm 이하의 작은 혈관을 대상
- BASKET-SMALL2 (The Basel Stent Kosten-Effektivitäts Trial: Drug-Coated Balloons vs. Drug-Eluting Stents in Small Vessel Interventions) trial : DCB 치료법 vs 2세대 DES, 12개월 뒤 주요 심혈관 이상반응 발생률은 DCB 그룹과 DES 그룹에서 각각 7.5% vs 7.3%로 비열등성을 보였음. 본 연구에서 DCB 치료 후 DAPT 지속 기간은 안정형 관상동맥질환 환자에서 4주, ACS 환자에서 12개월이었음
3. PCI 하지 않은/계획되지 않은 환자

- The CURE (Clopidogrel in Unstable Angina to Prevent Recurrent Events) trial : aspirin 단독 vs DAPT(aspirin+clopidogrel), DAPT 군에서 더 낮은 심혈관계 사건이 발생함
- 안전형 관상동맥질환 환자 혹은 급성 관상동맥 증후군 환자에서 coronary revascularization 계획이 없는 경우, 출혈 위험성 평가가 우선되어야 하며 개별 환자의 상태와 동반 질환을 고려하여 최적의 항혈소판 치료를 시작해야 함
reference:
1) Nakamura, M., Kimura, K., Kimura, T., Ishihara, M., Otsuka, F., Kozuma, K., ... & Hirayama, A. (2020). JCS 2020 guideline focused update on antithrombotic therapy in patients with coronary artery disease. Circulation Journal, 84(5), 831-865.
2) biz.hira.or.kr


댓글